|
История научного анализа полиневропатий (ПНП) начиналась с накопления клинических описаний заболеваний периферической нервной системы, которые многие годы традиционно относили к полиневритам и их разновидностям. Разные формы ПНП описывались при воспалительных процессах и соматических инфекциях. В последние годы круг таких заболеваний все более сужается до конкретных нозологических форм с выявленной этиологией - это болезнь Лайма [6], воспалительные демиелинизирующие ПНП (ДПНП) [1, 2, 9], ПНП при герпетических поражениях [7], СПИДе [5] и других инфекциях. При анализе большинства этих ПНП отчетливо прослеживается не только механизм непосредственного <инфекционного> поражения периферических нервов в результате микробных инвазий или воздействия различных токсинов, но и формирующийся иммунный компонент болезни, обусловленный появлением антител к поврежденной ткани нерва с соответствующей аутоиммунной агрессией.
Анализ процесса формирования ПНП базируется на развивающихся исследованиях экспериментальных моделей, к числу которых, по данным A. Adam и соавт. [3], B. Waksman и соавт. [26], относится экспериментальный аллергический неврит (ЭАН). Работа в этом активно развивающемся направлении исследований широко освещена в трудах экспериментаторов, патологов, иммунологов и морфологов, что способствовало накоплению богатого фактического материала и дальнейшему изучению проблемы <неспецифического> реагирования нервной ткани с определением в этом процессе роли трофических и иммунных факторов [15]. Значение иммунных расстройств в формировании клинической картины ЭАН подтверждено большим числом исследований с <переносом> его с помощью антител и сенсибилизированных иммунных клеток от заболевших животных [4]. Клиническое изучение экспериментальной аутоиммунной ПНП, вызванной введением гомогенатов периферических нервов, привело к формированию представления о поражении в процессе развития заболевания всех волокон периферических нервов (сенсорных, моторных и вегетативно-трофических) с появлением соответствующей симптоматики [3].
Аналогом ЭАН у человека является острая ДПНП, или синдром Гийена - Барре (СГБ), клиническая картина которого чаще всего включает симптоматику вовлечения в патологический процесс всех структур периферического нерва. Но даже в случае генерализованного поражения пред-ставленность разных симптомов болезни может быть неодинаковой. В табл. 1 приведена усредненная частота неврологических симптомов у 106 обследованных нами больных с типичным генерализованным паттерном (профилем) ДПНП. Выраженность клинических нарушений оценивалась по 4-балльной системе: 0 - отсутствие признака, 1 балл - легкие расстройства, 2 балла - нарушения средней степени, 3 балла - тяжелые клинические проявления нарушения функции.
| Таблица 1. Представленность клинических проявлений у 106 больных с генерализованной формой ДПНП, баллы |
| Kлинические проявления хронической ДПНП |
М 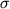 |
Разброс данных |
| Слабость мышц туловища |
0,12 0,04 |
0,00-3,00 |
| Слабость мышц верхних конечностей |
1,40 0,07 |
0,00-2,00 |
| Слабость мышц нижних конечностей |
2,40 0,07 |
1,00-3,00 |
| Гипотрофия проксимальных мышц |
1,40 0,05 |
1,00-2,00 |
| Снижение рефлексов |
2,60 0,05 |
2,00-3,00 |
| Парестезии |
2,30 0,08 |
1,00-3,00 |
| Боли |
0,90 0,90 |
0,00-2,00 |
| Поверхностная чувствительность |
1,60 0,08 |
0,00-2,00 |
| Сложная чувствительность |
1,40 0,07 |
1,00-3,00 |
| Атаксия |
1,30 0,10 |
0,00-3,00 |
Как видно из представленных данных, выраженность отдельных симптомов у обследованных нами больных была неодинакова. Чаще всего наблюдались <продуктивные> чувствительные расстройства: парестезии (84% случаев) и боли (50%), со стороны двигательных волокон периферических нервов - крампи (64%). Поражение двигательной сферы носило избирательный характер: слабость мышц верхних и нижних конечностей отмечалась соответственно в 72 и 77% случаев, в то время как снижение силы мышц туловища наблюдалось крайне редко - в 7% случаев. Отсутствие сухожильных рефлексов отмечено у 45% больных, их снижение - у 71%.
Из симптомов <выпадения> чувствительности наиболее широко были представлены расстройства поверхностной чувствительности (72% случаев); нарушения сложных видов чувствительности выявлены лишь у 34% больных, сенситивная атаксия - у 39%.
Следует отметить, что некоторые симптомы заболевания встречались крайне редко: клинически определяемые фасцикуляции наблюдались у 15% больных, болезненность при пальпации нервных стволов - у 10,4%.
Большинство исследователей связывают преимущественное и раннее поражение мышц проксимальных отделов нижних конечностей при приобретенных ДПНП с иннервацией их наиболее толстыми миелинизированными аксонами коротких нервов. Анализ данных морфологического изучения строения разных нервных стволов [12, 24] подтверждает это. Косвенно о большей миелинизированности коротких нервов нижних конечностей по сравнению с соответствующи-ми сегментами и нервами верхних конечностей позволяет судить нормированная по расстоянию оценка латентного периода проведения возбуждения по сегментам двигательных нервов. Предпринятое J. Kimura [16] сопоставление латентностей проведения возбуждения свидетельствует о большем диаметре нервов, иннервирующих проксимальные мышцы нижних конечностей. Вместе с тем, если допустить обоснованность этого положения, остается неясной причина выявляемого в отдельных случаях равномерного, а иногда преимущественного поражения двигательной и чувствительной сфер в дистальных мышцах верхних конечностей на фоне более раннего поражения проксимальных мышц нижних конечностей. Указанные клинические наблюдения позволяют говорить о возможном антигенном различии миелина разных сегментов нерва либо о меньшей биологической защищенности отдельных участков нервов гистогематическими барьерами, препятствующими контакту с антителами, реализующими повреждение миелина при ДПНП.
Описывая генерализованное поражение всех порций периферических нервов у больных с ДПНП, большинство авторов подчеркивают многочисленность вариантов развития этого заболевания. Так, в 1997 г. K. Gorson и соавт. [10] опубликовали результаты наблюдения в течение 4 лет 67 больных с СГБ. Обращает на себя внимание, что наряду с генерализованными формами были описаны чисто двигательные варианты заболевания (10% случаев), формы избирательного поражения путей проведения сложных видов чувствительности с проявлениями сенситивной атаксии - атактические варианты болезни (9% случаев). Авторы описали также ремиттирующие случаи СГБ и формы, характеризующиеся длительным рецидивирующим течением, которое напоминает течение хронических ДПНП.
Следует сказать, что причина и механизмы клинического многообразия острых и хронических ДПНП остаются неясными. В литературе подчеркивается необходимость клинического анализа особенностей формирования сопровождающих эти формы биохимических и иммунных расстройств, их течения и обратимости после введения различных лекарственных препаратов [25].
Мы проанализировали динамику развития острой и хронической ДПНП у 256 больных, которых наблюдали в течение 12 лет. Все они прошли клиническое и электромиографическое обследование. Учитывались состояние двигательных и чувствительных функций различных модальностей и их динамика в процессе лечения (табл. 2).
| Таблица 2. Варианты ДПНП у обследованных больных |
| Форма ДПНП |
Kоличество больных |
| абс. |
% |
| Генерализованная |
106 |
41,2 |
| Моторно-болевая без нарушения сложных видов чувствительности |
67 |
26,4 |
| Изолированная моторная |
36 |
13,9 |
| Моторно-атактическая без нарушения болевой чувствительности |
18 |
7,1 |
| Сенсорно-вегетативная |
17 |
6,4 |
| Изолированная сенсорная |
8 |
3,1 |
| Изолированная вегетативная |
4 |
1,9 |
| Всего |
256 |
100 |
Результаты исследования свидетельствуют о том, что почти у половины (41,7%) обследованных нами больных на разных этапах заболевания в большей или меньшей степени проявлялись симптомы заинтересованности всех структур периферических нервов - двигательных, чувствительных и вегетативных. Аналогичное распределение описано при ЭАН и СГБ [11]. Именно поэтому мы сочли возможным считать, что структурной основой генерализованной формы ДПНП является вовлечение практически всех аксонов нерва, и определить этот вариант заболевания как наиболее типичную форму поражения. Детальный клинический анализ позволил выделить также группы больных с моно- и бисимптомными проявлениями заболевания. К атипичным вариантам ДПНП в первую очередь были отнесены моторно-болевые (моторно-алгические) без нарушения сложных видов чувствительности, связанные с поражением двигательной системы и наиболее тонких аксонов периферических нервов, реализующих проведение поверхностных видов чувствительности (26,4% больных), моторные формы с преимущественным вовлечением двигательной сферы (13,9% больных), а также варианты, основу клинической картины которых наряду с весьма умеренными двигательными расстройствами составляют нарушения сложных видов чувствительности с развитием сенситивной атаксии (7,1% больных), и др. Особенности клинического статуса позволяли рассматривать их как варианты атактических синдромов (раньше их часто относили к проявлениям нейросифилиса с атаксией, а в настоящее время относят к вариантам множественного склероза).
Впервые моторно-атактическая форма ПНП была описана в 1851 г. М. Romberg [21] под названием псевдотабетической, в последующем появились подобные описания D. Denny-Brown [8], а также R. Henson и соавт. [13], M. Horwich и соавт. [14]. В ряде случаев заболевание выявлялось на фоне развития злокачественной опухоли или сопровождалось развитием полимиозита, в других наблюдениях моторно-атактические формы возникали без признаков развития неопластического процесса. У некоторых таких больных одним из проявлений иммунного поражения являлся синдром Шегрена, или <сухой синдром>. Электрофизиологические и иммунологические исследования позволили установить, что морфологической основой развития атаксии является повреждение аксонов межпозвоночных ганглиев и их восходящих путей в задних столбах спинного мозга. Было выявлено избыточное количество специфических аутоантител к задним корешкам и клеткам межпозвоночных ганглиев. Интенсивная и длительная кортикостероидная терапия при моторно-атактических формах ПНП обычно дает значительный положительный эффект, причем в наших наблюдениях часто уменьшалась и выраженность сопутствующих данной форме ПНП вегетативно-трофических расстройств.
Реже отмечались изолированные вегетативные (1,9% случаев) и изолированные сенсорные (3,1%) варианты болезни.
Приведенное разделение ДПНП на генерализованные, моторно-алгические, моторно-атактические и другие формы исходит из предположения о разной глубине поражения отдельных волокон периферических нервов (толстых и тонких миелинизированных волокон) или их сочетанном поражении, а возможно, и об уровне поражения: нерв - корешок, нерв - задние столбы спинного мозга.
Таким образом, патофизиологическая основа формирования различных клинических феноменов при невропатиях тесно связана со степенью нарушения основных функций аксонов периферических нервов и реализацией этими аксонами как функции проведения возбуждения, так и нейротрофических функций, в том числе поддержания целости иннервируемых ими мышечных клеток, восстановления структуры последних, обеспечения спрутинга (ветвления терминалей моторных аксонов и реиннервации ими денервированных мышечных волокон), т.е. создания компенсаторной реиннервации, восстанавливающей сократительную функцию мышцы.
Далее...
Написать комментарий
|

