|
А.С. Овакимян, О.Г. Зограбян, А.А. Торосян, А.К. Бабаджанян Национальный институт здравоохранения им. акад. С.Х. Авдалбекяна Минздрава Республики Армения, медицинский центр <Норк-Мараш>, Ереван
В начало...
(Окончание)
Авторы установили, что физическое развитие детей с большим дефектом межжелудочковой перегородки, значительно отстающее до операции, после радикальной коррекции значительно улучшается, но полностью не нормализуется. После операции достоверно увеличивалось время ускорения потока в легочной артерии, которое определялось допплер-эхокардиографически (рис. 2). Через месяц время ускорения нормализовалось почти у половины (у 45,7%) детей, а при длительном наблюдении - у 81,8%. Подтверждением снижения давления в легочной артерии служило также определение высокого значения градиента давления (49,0 5,3 мм рт. ст.) между желудочками у 12 (у 34,3%) больных, имевших в ближайшем послеоперационном периоде резидуальный поток через межжелудочковую заплату. Наши результаты совпадают с данными G. Rychik и соавт. [14], которые в раннем периоде после коррекции у 38% больных выявили резидуальный шунт на заплате, последний чаще встречался при закрытии больших дефектов межжелудочковой перегородки. На нормализацию давления в правом желудочке, а соответственно и в легочной артерии указывало также определение градиента давления по тривиальной трикуспидальной регургитации у 11 пациентов. Незначительная митральная регургитация на уровне клапанов сохранялась у 4 детей.
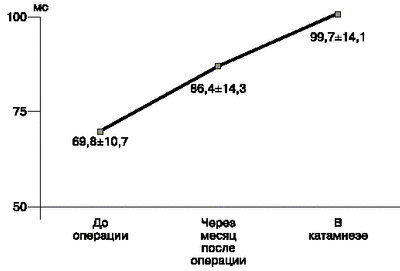 |
| Рис. 2. Динамика времени ускорения потока в легочной артерии у детей с дефектом межжелудочковой перегородки. |
В течение месяца после операции достоверно уменьшались размеры левого желудочка (конечный диастолический диаметр 26,8 4,3 мм, р<0,001), при этом они полностью нормализовались у 37,1%, а при длительном наблюдении - у 81,8% детей (рис. 3).
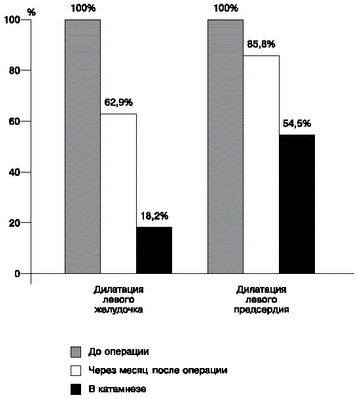 |
| Рис. 3 Динамика размеров левого желудочка и редсердия у детей с дефектом межжелудочковой перегородки. |
Также достоверно уменьшались размеры левого предсердия (конечный диастолический диаметр 19,7 3,4 мм; р<0,02) у детей с дефектом межжелудочковой перегородки после операции, однако этот процесс происходит медленнее, нормализация размеров левого предсердия через месяц наступила у 14,2% пациентов, а в катамнезе - у 45,5% (см. рис. 3).
У 1 ребенка в раннем послеоперационном периоде развилась полная поперечная блокада, которая исчезла на 10-е сутки после операции с переходом в атриовентрикулярную блокаду I степени (интервал P-Q составил 0,18 с). Лишь у 3 пациентов при длительном катамнестическом наблюдении сохранялся небольшой резидуальный поток на заплате с нормальным давлением в правом желудочке. Только у 1 из этих 3 детей через 18 мес после операции сохранялась дилатация левых отделов сердца, у остальных двух она отсутствовала, что свидетельствовало о незначительности лево-правого шунта.
В течение месяца после хирургического закрытия дефекта межжелудочковой перегородки у детей первого года жизни исчезает сердечная недостаточность, а также отмечается достоверное увеличение массы тела, уменьшение размеров левых отделов сердца, снижение давления в правом желудочке и легочной артерии. При длительном катамнестическом наблюдении нормализуются почти все показатели, при этом чем выраженнее были нарушения, тем больший период времени потребовался для нормализации. Длительнее других сохранялась дилатация левого предсердия.
Таким образом, в грудном возрасте возможна успешная хирургическая коррекция дефекта межжелудочковой перегородки, показаниями для которой являются сердечная недостаточность, дефицит массы, признаки легочной гипертензии и дилатация левых отделов сердца. Ранняя коррекция порока у больных с клиническими проявлениями до наступления глубоких гемодинамических нарушений приводит к быстрому обратному развитию этих нарушений.
Заключение
Эхокардиография является высокоинформативным методом диагностики дефекта межжелудочковой перегородки и легочной гипертензии у детей первого года жизни, что позволяет в большинстве случаев избежать инвазивных методов исследования. С помощью эхокардиографии возможно точное определение размеров и локализации дефекта межжелудочковой перегородки, а также обнаружение резидуальных шунтов, которые имеют место в ближайшем послеоперационном периоде у 34,3% детей.
Российский вестник перинатологии и педиатрии, N6-2000, с.42-45
1. Mehta A.V., Chidambaram В. Ventricular septal defect in the first year of life. Am J Cardiol 1992; 1: 70: 3: 364-366.
2. Hiraishi S., Agata Y., Nowatari M. et al. Incidence and natural course of trabecular ventricular septal defect: two-dimensional echocardiography and color Doppler flow imaging study. J Pediatr 1992; 120: 3: 409-415.
3. Trowitzsch E., Braun W., Stute M., Pielemeier W. Diagnosis, therapy and outcome of ventricular septal defects in the 1st year of life: a two-dimensional colour Doppler echocardiography study. Eur J Pediatr 1990; 149: 11: 758-761.
4. Chantepie A., Luksenberg S., Vaillant M.C. et al. Evolution of ventricular septal defects. Relation to echocardiographic anatomy. Arch Mal Coeur Vaiss 1999; 92: 5: 623-628.
5. Reddy V.M., McElhinney D.B., Sagrado Т. et al. Results of 102 cases of complete repair of congenital heart defects in patients weighting 700 to 2500 grams. J Thorac Cardivasc Surg 1999; 117: 2: 324-331.
6. Hornberger L.K., Sahn D.G., Krabil K.A. et al. Elucidation of the natural history of ventricular septal defects by serial Doppler color flow mapping studies. J Am Coll Cardiol 1989; 13: 5: 1111-1118.
7. Van den Henvel F., Timmers T., Hess J. Morphological, haemodinamic and clinical variables as predictors for management of isolated VSD. Br Heart J 1995; 73: 49-52.
8. Белоконь Н.А., Подзолков В.П. Врожденные пороки сердца. M: Медицина 1991; 352.
9. Ge Z., Zhang Y., Kang W. et al. Noninvasive evaluation of interventricular pressure gradient across ventricular septal defect: a simultaneous study of Doppler echocardiography and cardiac catheterization. Am Heart J 1992; 124: 1: 176-182.
10. Huang G.Y., Lin Q.S., Chen G.M. Qualitative and quantitative studies of 1000 cases of isolated ventricular septal defect and follow-up using two-dimensional color Doppler Echocardiography. Chung Hua J Hsueh Tsa Chih 1994; 74: 5: 293-295.
11. Tworetzky W., Mc Echinney D.B., Brook M.M. et al. Echocardiographic diagnosis alone for the complete repair of major congenital heart defects. J Am Cardiology 1999; 33: 1: 228-233.
12. Kitagama Т., Durham L.A., Mosca R.S., Bove E.L. Techniques and results in the management of multiple ventricular septal defects. J Thoracic Cardiovasc Surg 1998; 115: 4: 848-856.
13. Shummans P.M., Pulles-Heintzberger C.F., Gerver W.G. et al. Long-term growth of children with congenital heart disease: a retrospective study. Acta Pediatr 1998; 1987: 12: 1250-1255.
14. Rychik J., Norwood W.I., Chin A.J. Doppler color flow mapping assessment of residual shunt after closure of large ventricular septal defects. Circulation 1991; 84: 5: III: 153-161.
Написать комментарий
| 
