|
А.И. Фетюков, В.М. Седов, А.Т. Балашов, Н.Д. Ушаков, А.А. Мясников Петрозаводский государственный университет, Республиканская больница МЗ Республики Карелия, Петрозаводск,
Санкт-Петербургский государственный университет им. акад. И.П. Павлова
Представлен опыт применения эндовидеохирургии в определении распространенности патологического процесса
ниже диафрагмы и лечении у 75 больных лимфогранулематозом (ЛГМ). Показана высокая эффективность
примененной комбинированной программы, включающей ультразвуковое исследование, компьютерную рентгеновскую томографию и диагностическую лапароскопию, в установлении стадии заболевания. На основании полученных данных предлагается алгоритм основных этапов диагностики поражения органов ниже диафрагмы. Дана
оценка возможностей эндовидеохирургии при предлучевой подготовке и лечении больных ЛГМ, подтверждена ее
безопасность и экономическая эффективность. Авторы считают разработанную комбинированную программу диагностики и лечения больных ЛГМ, включающую эндовидеохирургию, альтернативой эксплоративной лапаротомии.
Ключевые слова:
До недавнего времени наиболее достоверным методом диагностики поражения органов брюшной полости и забрюшинного пространства при лимфогранулематозе (ЛГМ) считалась диагностическая лапаротомия со спленэктомией, в результате которой стадия ЛГМ пересматривалась у 30-40% больных [1]. Однако диагностическая лапаротомия имеет противопоказания и сопровождается осложнениями, отодвигающими начало специфической терапии.
Разработка и внедрение комплексных программ
лучевой диагностики распространенности патологического процесса ниже диафрагмы при ЛГМ, включающих комбинации радионуклидных методик, ультразвуковых исследований (УЗИ), компьютерной рентгеновской (КТ) и магнитно-резонансной томографии
(МРТ), позволили повысить достоверность результатов до 94,4% [2, 3]. В то же время клинические данные, лабораторные тесты, изменения, выявленные с
помощью лучевых методов, без морфологической верификации интерпретировать достаточно трудно [4].
Это определяет актуальность поиска новых путей визуального осмотра органов ниже диафрагмы, прицельного взятия биопсийного материала с целью изучения структурных изменений в печени, селезенке, лимфатических узлах и других органах, осуществления при
необходимости предлучевой подготовки и спленэктомии у больных ЛГМ без выполнения диагностической лапаротомии [5].
Цель настоящей работы - показать возможности
эндовидеохирургии в определении распространенности патологического процесса ниже диафрагмы и лечении больных ЛГМ.
Разработана комплексная программа оценки распространенности патологического процесса ниже диафрагмы у больных ЛГМ, включающая УЗИ, КТ и диагностическую лапароскопию. УЗИ и КТ имеют свои разрешающие способности. Диагностическая лапароскопия позволяет провести визуальную оценку состояния селезенки, печени, основных групп лимфатических узлов в воротах этих органов, а также брыжейки
тонкой и толстой кишки, лимфатических узлов, расположенных по ходу сосудов малого таза. Помимо этого, с помощью эндоскопической хирургии можно
выполнить под контролем глаза краевую биопсию печени, биопсию паренхиматозных органов с помощью
специальных игл и трепанов, а также взять ткань измененных лимфатических узлов для гистологического
исследования из любой зоны поражения, что очень
важно, так как лапароскопическая семиотика в большинстве случаев не имеет специфических, свойственных только лимфогранулематозному поражению признаков (рис.1).
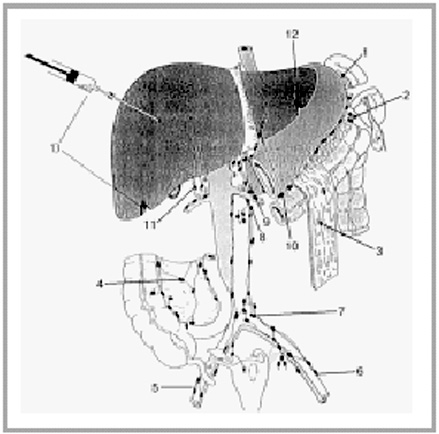 |
| Рис. 1.
|
Разработанная программа применена нами у 75
больных (35 лиц мужского и 40 - женского пола) с
морфологически верифицированным диагнозом ЛГМ в возрасте от 3 до 65 лет. При первичной диагностике
ЛГМ программа реализована у 51 больного, при подозрении на рецидив - у 24, при этом в 2 случаях из
75 после ранее выполненных спленэктомий и в 3 -
после других операций на органах брюшной полости и
малого таза.
Всем больным производили краевую биопсию печени из обеих ее долей при необходимости с пункцией видимых очагов поражения. Измененные лимфатические узлы, выбранные для морфологического исследования, удаляли в пределах их анатомических границ. Процедура взятия биопсийного материала из паренхиматозных органов не представляет особой сложности. Опасна развитием кровотечения пункция селезенки, в связи с чем мы отказались от проведения
этой манипуляции у гематологических больных под
контролем ультразвукового наведения и выполняем ее
только под видеоэндоскопическим контролем.
В 16 (21,3%) наблюдениях из 75 имело место расхождение данных УЗИ и КТ о состоянии органов, расположенных ниже диафрагмы. Диагностическая лапароскопия с осмотром и последующим гистологическим исследованием биопсийного материала разрешила сомнения, причем в 11 из 16 случаев в сторону
утяжеления патологического процесса, что существенным образом изменило лечебную тактику в дальнейшем.
У 32 (43%) из 75 больных визуально установлено
изолированное поражение селезенки (3), печени (2),
селезенки и печени (1), лимфатических узлов в воротах селезенки (4), воротах печени (6), области брыжейки тонкой и толстой кишки (6), по ходу сосудов
малого таза (2); у 8 больных наблюдалось несколько
зон опухолевого роста. У 5 (6,7%) больных морфологически подтверждено специфическое поражение печени. У 2 больных на основании данных УЗИ, КТ и
диагностической лапароскопии установлены специфические поражения в селезенке, что послужило показанием к спленэктомии.
Накопленный опыт позволил разработать алгоритм
определения распространенности патологического
процесса ниже диафрагмы у больных ЛГМ (рис.2),
причем при первичной диагностике ЛГМ выполнение УЗИ, КТ и диагностической лапароскопии обязательно. Применение алгоритма в клинике значительно снизило потребность в дорогостоящих методах исследований и сократило сроки обследования больных
до 3 1 дня, а сроки начала специфической терапии
уменьшились с 16 2 до 4 2 дней.
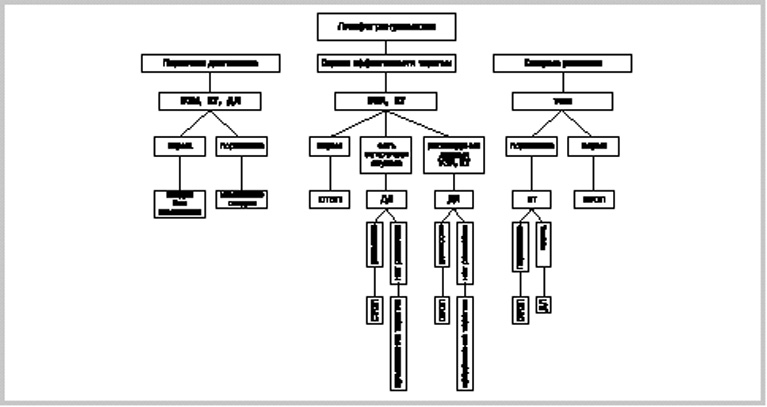 |
| Рис. 2. ДЛ - диагностическая лапароскопия.
|
Эндовидеохирургия применима не только для определения стадии ЛГМ - она необходима также для
проведения ряда мероприятий по предлучевой подготовке больных ЛГМ (клеммирование зон опухолевого роста, оофоропексия), по показаниям спленэктомии
и симультанных операций.
В наших наблюдениях клеммирование зон опухолевого роста осуществлено 26 больным, оофоропексия с целью сохранения генеративной функции произведена 9 женщинам в возрасте до 36 лет, симультанные операции выполнены 4 больным: цистовариэктомия 3, холецистэктомия 1 пациенту.
Все эндоскопические вмешательства выполняли
под эндотрахеальным наркозом, с наложением карбоксиперитонеума, из 3, при необходимости 4 доступов. Зафиксировано одно осложнение - перфорация
тонкой кишки при наложении карбоксиперитонеума.
Повреждение было своевременно обнаружено во время исследования, через микролапаротомный разрез
произведено ушивание дефекта; исход благоприятный.
Осложнений в поздние сроки не выявлено (срок наблюдения 3 года).
Заключение
В настоящее время возможности эндовидеохирургии в комбинации с УЗИ и КТ у больных ЛГМ, вероятно, следует воспринимать как альтернативу диагностической лапаротомии, поскольку предлагаемая комбинированная программа не только позволяет значительно повысить эффективность оценки распространенности патологического процесса ниже диафрагмы,
но и обеспечивает возможность осуществить предлучевую подготовку больных, выполнить по показаниям спленэктомию и симультанные операции.
Эндоскопическая хирургия, N 4-2000, стр. 23-25
1. Ташиев Р.К., Губарева А.А. Хирургические вмешательства при лимфогранулематозе. Хирургия 1998; 2: 9-10.
2. Балашов А.Т. Лучевая диагностика поражения органов, расположенных ниже диафрагмы, скелета и ЦНС при злокачественных лимфомах: Дис. ... д-ра мед. наук. СПб 1993.
3. Балашов А.Т., Лексунов О.Г., Мясников А.А., Полежаев Ю.Н., Тютин Л.А., Хейн И.В., Шевченко С.Г. Оценка информативности различных лучевых методик в диагностике поражения внутрибрюшных и забрюшинных лимфатических узлов при болезни Ходжкина: Международная научно-практическая конф.: Материалы.
Петрозаводск 1999; 19-20.
4. Фадеев О.А., Капланская И.Б., Климанский В.А. Диагностическая
лапароскопия у гематологических больных. Тер арх 1997; 7: 50-53.
5. Marble K.R., Deckers P.J., Kern K.A. Changing role of splenectomy for
hematologic disease. Surg Oncol 1993; 52: 169-171.
Написать комментарий
|

